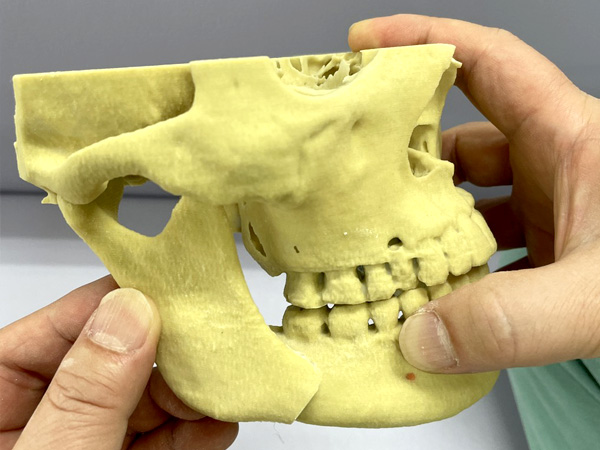
下顎枝矢状分割骨切り術(SSRO)
【受け口セットバック手術】
下顎枝矢状分割骨切り術(SSRO)
とは

下顎の形態を改善させ、咬合機能の維持、向上を同時に図るための下顎骨体の手術である。
手術上の利点は下顎骨の移動量、移動方向が大きく、適応範囲が広い。他の下顎骨体移動方法に比べて移動骨の接触面積が大きく、創傷治癒が早いとされ、さらに骨接合には固定にプレートやスクリューを使用することで、骨接合は強固となり、後戻りが少ない。また、美容的、整容的な観点からは、下顎角形態の改善(エラ、小顔、顔の幅)が見込め、抜歯をする必要がないなどである。
術式の欠点は、骨片移動が臼歯部の咬合関係に左右される点が最も大きい。そのため、患者本人の臼歯部の咬合状態の改善の希望の有無にかかわらず、術前術後の歯列矯正は必須となる。術後の継発症としては、下顎骨内側面の剥離により、神経損傷、咽頭部損傷のリスクがあるし、術野が制限されるため、手術が煩雑なり、神経障害が出やすい点である。
下顎枝矢状骨切り手術(SSRO)は字の通り、下顎枝を矢状断(正面から見て縦方向)に下顎を分割(2枚におろすイメージ)して下顎全体を移動させる手術方法である。この分割方法は、上下左右など下顎の広範囲な移動が可能であり、下顎全体が前や後ろに動かす手術である。下顎骨を後方移動することでフェイスライン改善効果、小顔効果も期待できる。
手術について
手術術式にはObwegeser原法、Obwegeser-Dal Pont法、Epker法など、原法の不都合な点を改良した術式が考案された。どの方法も優れた方法であり、患者症状や状態に応じて選択している。
手術はすべて口の中からおこなうことができる。手術に付随する抜歯をする必要はなく、手術後の骨片固定にはチタンプレートやチタンスクリューを使用することができるため、手術後の骨の安定が良く、早期の治癒が可能である。手術中の視野は見えにくく、制限され、慣れが必要である。また、下顎枝の内側を剥離するため、神経障害が出やすい手術と言える。
下顎枝矢状分割骨切り術のポイント |
|---|
骨格性下顎前突症状に対しておこなう下顎枝矢状分割手術(SSRO)は受け口、しゃくれ、反対咬合を整えて美しいお顔、お口もとを目指すことができます。 |
下顎枝矢状分割骨切り術が
おすすめの方
- 骨格性下顎前突・下顎非対称の改善
- 顎の左右非対称・顔面非対称の改善
- オープンバイト、開咬症の改善
- 歯列矯正をしないで前歯を下げたい
- E-Lineを整えたい
- エラ改善
- 小顔
- 受け口、しゃくれ、反対咬合の改善
- 顎変形症の改善
- 下顎遠心咬合の改善
- 小下顎症の改善
- 仮性下顎前突症の改善
- 上下顎前突症の改善
- 無歯顎患者における上下顎間関係の改善
- 補綴前外科
- 陳旧性変形性治癒骨折の改善
下顎枝矢状分割骨切り術(SSRO)
の概要
| 施術 時間 |
約60分 |
|---|---|
| 治療 期間 |
日帰り |
| 麻酔 | 全身麻酔または静脈内鎮静法 |
| ダウン タイム |
大まかな腫れや内出血が引いてくるまでに、2~3週間程度です。 組織が完全に落ち着くまでは3ヶ月~6ヶ月程度です。 ※いずれも個人差があります。 |
| 費用 | 2,200,000円(税抜) |
下顎枝矢状分割骨切り術(SSRO)で
期待できる効果
- 顔の幅が小さくなり、かわいらしい顎になる
- E-Lineが整う
- 顎先がお顔の中心になる
- 額、お鼻、唇、顎のバランスが整い、柔らかい女性的な印象になる
- 反対咬合、受け口、しゃくれ顔が治りスッキリした印象を目指せる
下顎枝矢状分割骨切り術(SSRO)
の流れ
1. デザイン
CBCTやパノラマレントゲンをもとに、移動する下顎の予定位置や骨切りラインの神経、血管の走行に留意してデザインをおこなう。
2. 麻酔、抜歯
全身麻酔または静脈内鎮静法にて無意識の状態で歯科用2%キシロカインカートリッジ1,8mlを適宜アンプルを使用し、局所麻酔を併用する。
3. 粘膜骨膜切開
下顎枝外斜線を指先で確認し、この部分よりも外側で耳下腺乳頭を確認しながら、粘膜切開をおこなう。
切開には15番の円刃または電気メスを用いる。後方は筋突起前縁の粘膜で、歯肉をまたがないように粘膜切離をおこなう。上方へ切開を伸ばし過ぎると、バッカルファット、頬脂肪体が露出し、後の手術操作が困難になる。前方は第二小臼歯まで粘膜切離をおこなう。
4. 骨膜剥離
骨膜切開線から骨膜下に骨膜剥離子(ラスパトリウム)を挿入し、下顎枝外側面を骨膜下で剥離をおこない、外側面を明視野にし、術野の確保をおこなう。下顎枝後縁は筋組織、靭帯が強固に付着し剥離が難渋するがレトラクターがスムースに挿入できるまで、伸展をおこないながら術野の確保に努める。
下顎枝後縁から下顎角部、下顎骨下縁まで、下顎内面組織の干渉がないよう剥離をおこなう。術野の確保がおこなえたならば、下顎枝外側部にプロゲリーリンネを挿入する。リンネの先端は容易に下顎枝後縁にかかるはずである。もし、容易に挿入ができないようであれば、どこかに骨組織と軟部組織の干渉があるはずであり、この時点で再度点検し剥離をおこなう。このまま進めて、筋組織や血管の損傷をおこし、出血を生じてからでは、後の手術操作が困難を極めるだけである。
続いて筋突起前縁の剥離操作に移る。臼後三角部分から下顎骨外斜線部分の骨膜を上方、内方へと剥離し、筋突起に付着する側頭筋を上方に剥離、反転をおこなう。V字型の剥離子があれば、使用すると便利である。下顎枝前縁、筋突起前縁に上方からレイマスハーケンを挿入し、骨膜下にあて上方に展開すると、筋突起前縁が明示される。
後縁、外側、前縁が展開できたので、下顎骨内側の剥離、展開に移る。粘膜剥離子(エレバトリウム)の先端を下顎枝内面の骨膜下に挿入する。先端を上方に誘導し、筋突起後方の下顎切痕に先端に挿入する。この時、下顎切痕までは内側骨面から粘膜剥離子の先端を離してはいけない。常に先端に骨面を感じながら進めれば、他の組織を損傷する心配は全くない。
下顎切痕に粘膜剥離子の先端が挿入されたならば、その角度を保持したまま下顎角方向に下顎枝後縁に進める。手指で皮膚側から下顎枝後縁を支え、支えている手指に向けて粘膜剥離子を進めれば確実であろう。下顎切痕を経由し、下顎枝後縁に剥離が進めば、下顎孔よりも上方で下顎切痕との間で剥離が完了し、後の内側骨切り線に必要な剥離が完了し、下顎孔から侵入する下歯槽神経血管束は、粘膜剥離子によって剥離されている内側粘膜弁に留置、排除されている。
内側に挿入した粘膜剥離子とプロゲリーリンネを入れ替えると内側面が目視できる。術者しか見ることができないほどの狭い視野であるが、慣れれば骨切りには問題ない。下顎枝前縁から後縁まで確認し、骨面とリトラクター間に軟部組織の介在がないこと、前縁の骨面の張り出し、骨面の状態を確認する。
慣れない間はオーベンに確認を委ね、プロゲリーリンネ先端が下顎枝後縁に把持されていることを確認する。介在している組織があれば、再度同様な操作を繰り返す。エレバトリウムとプロゲリーリンネンの挿入と入れ替えをおこない、確認する。エレバトリウムに比較し、プロゲリーリンネに入れ替えることで視野は広がるので、下顎枝内側の骨の膨隆部が後縁の視野の妨げになっている場合には、この時点で骨バーを使用して削除する。
5. 内側骨切り
挿入しているプロゲリーリンネに沿って、リンデマンバーまたは、リンデマンショートバー、長めのカッティングバーを使用して内側骨皮質の骨切りをおこなう。各種手術書や聖書には骨切りと記載はされているが、骨髄までの溝、グルーブ形成と考えて相違ない。バーの先端はリトラクターの皿状の部分に乗せる。
慣れない間は、バーとリトラクターがすれる音を確認するくらいの慎重さが必要である。力をかけすぎると刃先が折れるので、骨切りデバイスの重みで軽く骨面を触れる程度の力をかけてエンジンを回し始めると良い。フットスイッチの強弱に不慣れな場合には、コンソール側のエンジンリミッターで強度を25パーセント程度に減弱しておけば、フルスロットルで刃先がリトラクターの先端皿から逸脱したり、バーの上下動や左右動、振動における下顎枝内側の軟部組織の損傷を予防することができる。
注水も極力少ない量にしなければ、術野の確保ができなくなる。後縁の先端部分を確実にグルーブ形成することに注力を注ぐ。外側に少し回り込むくらいのイメージであるが、無理をすると刃先が折れたり、バーの傾斜が付くため、内側軟部組織を損傷する恐れがある。時間がかかっても良いので、少しづつ確認をしながら進める。このパートの時間がかかっても焦る必要は全くない。本手術でもっとも重要で神経の集中が必要なパートである。骨切りの深さは、髄質からの出血、外側から観察し、骨面の菲薄程度、LEDファイバーライトを使用して透過性で確認する。
下顎枝が薄い患者の場合には、後縁まで伸ばすことができず、下顎孔付近で骨切りをおこなわなければならない場合もある。下顎枝を切断するほど切り込むことはないが、外側骨切り後の分割によって、思いもよらない方向に介達骨折を起こすよりは、下顎枝を切断するくらいのイメージで外側に回り込ませている方がきれいな骨切りができる。
6. 外側骨切り
外側の骨切り線は下顎第二大臼歯遠心から下顎角に向かうように設定する。リトラクターを外側に設置し、軟組織を保護したうえでカッティングバーを使用して、骨切りをおこなう。
内側骨切りでも述べたように、骨切りというよりは、髄質に至るまでの溝、グルーブの形成である。骨髄からの出血が認められれば、骨切り深度は十分である。髄質に至らずとも皮質骨の皮質すれすれで留められれば、出血が少なく、手術操作、骨切り操作が容易となるが、不十分であると後の分割がむつかしくなるので、十分な切離をおこなう。
歯槽縁と下顎骨下縁の中間には、下顎管が走行し、下歯槽神経血管束が走行するので、深く削り込まないように注意する。下顎枝後縁、下顎角部後縁は内側まで回り込むような骨切離をおこなうことで、後の分割操作の時の介達骨折の予防ができる。骨切りの開始は刃先を立てて、後縁からおこない、徐々に刃を骨面に平行に傾けながらおこなう。
下顎枝前縁で内側骨切り線と外側骨切り線の起始点が確認できるので、外斜線よりもわずかに内側のイメージで上下の起始点をラウンドバーやフィッシャーバーを用いて連結させる。内側にイメージするのは、下顎骨の外側の骨皮質の角度に沿わせて、骨分割をおこなうためである。連結操作でレシプロケーティングソウを用いて、内側と外側の角の部分をしっかりと離断、切離をおこなうことが重要である。
7. 矢状分割
下顎骨の分割はすでにおこなってきたグルーブをガイドとして、骨ノミを挿入していく作業である。使用する骨ノミはテシエ型ノミなど両刃先端が鈍であり、幅の広い、肉厚のノミを使用する。術者は10mm~15mmのノミと5mm~10mmのノミ2本を使用している。また、骨の状態に応じてライビンガー型の先端が鋭なノミも用意しているが、こちらは細めのノミを使用する。
まず、外側骨片と下顎枝前縁の移行部分を軽く槌打し、予定方向への分割がなされるか確認する。次いで介助者に下顎骨下縁を下方から支えてもらい、同時にリトラクターを支持してもらう。骨ノミを下顎枝前縁のガイドグルーブに沿って挿入し、内側から皮質骨に沿うように槌打しながら分割を進める。
皮質骨と骨髄の境界に沿わせて進めば、強く槌打する必要はなく、ノミの重さと骨の柔らかさを利用しながら進めていくと、保存的な分割が可能である。マレットで槌打するとマイセルのくさび原理が働き、下顎枝は内外側に離開する。抵抗を感じる場合は無理をしないで、皮質骨の離断、骨切り状況の確認、点検するが骨皮質と髄質との付着状況や性質、皮質骨の硬さなどは経験が必要である。
離開した部位から5mm~10mmのノミを挿入し、互いを反対方向に回転させノミの幅を用いて内外側を開くようにねじると、下顎枝はカパッと音を出して分割される。下顎枝後縁や下顎角部で粘るときもある。この場合も無理をしてはならないが、内側の骨切りが髄質までしっかりとおこなわれていることを確認したならば、下顎枝後縁ギリギリの線まで分割することに固執せずに、骨の自然な分割線に委ねる方が障害は少ない。
結果的にEpker法となってしまう場合もあるが、移動には問題ない。むしろ後縁への分割に固執して余計な骨折を惹起してしまう可能性が高い。分割が完了したならば、外側骨片と下顎骨体部分が独立して可動することを確認する。内外側骨片間の骨髄が分割によって爪のささくれのように干渉する場合もある。内外側骨片がスムースに可動できるように、前後に動かして確認をおこなう。
内外側骨片間にテシエノミやラスパトリウムを挿入して、内側翼突筋の付着や各種靭帯の干渉がないか確認し、干渉があれば、下顎骨に付着する組織を伸展、剥離をおこない下顎骨の移動、接合の障害にならないように努めておく。内外側骨片間にX線造影処理のある止血ガーゼを挿入し、互いを離開させる方法も有益である。
8. 咬合確認
術前のモデルサージェリーの予定位置に可動骨片を復位させ咬合状態を確認する。オクルーザルスプリントを利用することもできる。咬合状態を確認できたならば、IMFスクリューなどで顎間固定をおこない、顎関節の位置確認をおこなう。下顎頭は関節窩内で最後上方位にあり、中心位に位置していることが望ましい。下顎枝の角度、外側骨片の傾斜や位置、移動量、下顎頭長軸角などを参考にして決定する。
9. トリミング
下顎骨体の前方、後方、回転移動によって骨の干渉が生じる。必要に応じて破骨鉗子や骨バーを使用する。前方移動では内側骨片の前縁、後方移動では外側骨片の前縁に干渉が生じやすい。余剰部分を削合、トリミングをしたならば、骨の接合状態を確認する。
10. 固定
外側骨片の固定にはチタン型ミニプレート、チタン製マイクロプレート、吸収性リゾーバブルプレート(PLLA Plate)本固定により、顎間固定は不要であるが、術後の咬合の安定と安静のためには、1~2週間ほどのゴム牽引が有益である。
11. 縫合
左右下顎枝外側に持続陰圧吸引ドレーンまたは、ペンローズドレーンを留置し、陰圧がかかる程度のAir tightな縫合をおこなう。生理食塩水を用いて、術野を十分に洗浄する。止血には点滴用抗凝固剤含有の圧迫ガーゼを使用している。止血確認後、骨膜縫合と筋層縫合は吸収糸を使用する。吸収糸の使用により抜糸は不要となる。
多くの吸収糸はおよそ1か月で吸収し、生体内に分解されるが部位に応じて吸収期間の異なる糸を選択している。骨膜は非常に薄く、骨に栄養を与える役割があるため、骨膜縫合は手術後の骨の治癒には非常に重要となる。この膜の縫合に使用する糸は吸収まで120日程度の比較的長期残存型の糸を使用する。つまり骨面の治癒、癒合まで糸が残存し骨膜を補強し、骨の治癒、癒合をサポートする。骨膜縫合に続く筋層の縫合は手術後の表情に重要であると考えている。この部分に使用する糸は左右差が出ないような張力のある縫合糸と縫合方法を選択している。
手術後に顔の表情が不自然になったという場合は、この部位の縫合の一工夫が足りないと考えている。手術後の表情の動きと連動するような縫合糸や縫合術式を選択すべきである。とくに骨に骨膜があったように、筋肉にも筋膜が存在する。この筋膜と各筋肉の線維と線維の走行を確認しながら縫合することによって、手術後の表情、仕上がりが格段に変化する。
そして最後は粘膜の縫合である。口腔内の粘膜縫合はドレープやテーピングによる、圧迫や固定ができないため、手術直後から食事をして頂くためには、可動性の確保が必須となる。粘膜縫合は粘膜の可動性を確保した状態で、粘膜と粘膜が接している状態を維持でき程度の縫合糸の張力、弾性力の縫合糸を選択している。粘膜は治りが早い組織であるため、縫合糸が溶けるまで期間は15日から30日程度の縫合糸を使用している。縫合糸が口の中の動きを妨げないよう、比較的短い、やわらかい、違和感の少ない縫合糸を選択する。
止血を確認し、終了する。
12. 術後
ご休憩いただき、問題がなければご帰宅いただきます。
手術後について
| 創部の圧迫 | 手術日の翌日までテーピング圧迫をおこないます。手術日の翌日にご自身で除去して頂きます。 |
|---|---|
| 術後の通院 | 定期的な通院は不要です。患者様のご希望により、診察をしております。 |
| 抜糸 | 溶ける糸を使用します。手術後1か月ほどで自然になくなりますので、ご来院は不要です。 |
| 洗顔 | 圧迫用テーピング部位以外は当日より可能です。 |
| 入浴 | 軽めの入浴は当日から可能です。シャワーも当日から可能です。 |
| メイク | テーピング除去後、手術の翌日から可能です。 |
| その他 | 手術後7日間は、喫煙をお控えください。 |
下顎枝矢状分割骨切り術(SSRO)の骨切りデザイン
① SSROの骨切りデザイン
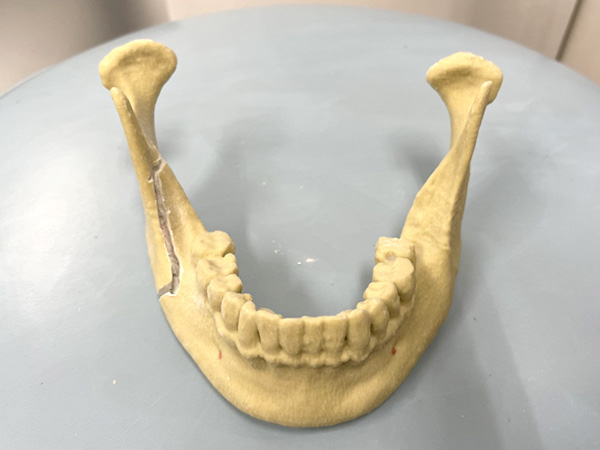
② SSROの骨切り
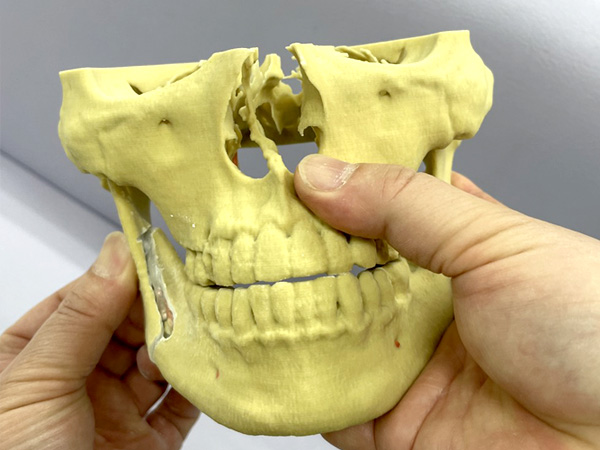
③ SSROの骨切り後の位置確認